友人のブログがTwitterで流れてきた
なんとなくTwitterを眺めていたら、友人のブログの昨年の記事が流れてきました。

生まれて初めてAEDを使ったという体験談ですが、予期せぬ出来事でかなり的確な行動ができているのではないかなと感じたため、自分の体験も絡めつつ紹介したいと思います。
友人の事例から
 友人はジムでトレーニング中に“オッサンが無言で倒れた”場面に遭遇。
友人はジムでトレーニング中に“オッサンが無言で倒れた”場面に遭遇。
ジムのトレーナーが心臓マッサージをしつつ、友人は別な人が持ってきたAEDをオッサンに装着し、電気ショックの場面に遭遇したそうです。
友人は自動車運転免許取得時にAEDの使い方を学んでいたそうですが、“10年近く前”とのことでした。
ジムのトレーナーは恐らく心肺蘇生法の講習を受けていると思います。
詳細は友人のブログを参照ですが、結果的に倒れた“オッサン”は息を吹き返し、ICUでの治療を経て一命は取り留めたようです。
現場の様子が想像できる記事となっていますので、一読の価値があるかと思います。
さて、この友人のブログ記事を見て、現場で働く看護師として、あらためて「心肺停止状態(CPA)の対応」について記事にしようと思い立ちました。
友人のように、いつどこで人が倒れるか分かりません。その時に慌てずに対応できる方法を知っておくだけでも違うと思うからです。
一次救命処置は誰でもできる
一次救命処置(BLS)は、救急車が到着するまでの間に行う応急処置を指します。
誰でもできますし、資格は必要ありません。
これを紹介するだけで1記事書けてしまう勢いですが、要点だけ整理します。
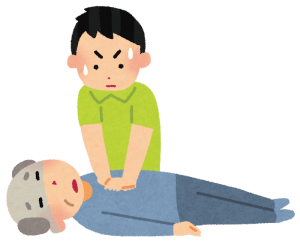
誤解を恐れずに言うと人工呼吸は不要、胸骨圧迫だけで良い
もっとも重要なのはここでしょう。
基本的に胸骨圧迫がきちんとできていれば、ある程度は肺の換気ができていると言われています。
友人の事例では、口から出血していて人工呼吸できる状態では無かったため行わなかったようですが、それで正解だと思います。
医療現場では血液や唾液は「何らかの感染の可能性がある物質」と見なします。
また口からの出血ですと、人工呼吸を行う事で気管へ血液が入り気道閉塞(窒息)の可能性もあります。
心肺蘇生法のガイドライン2015年版でも「人工呼吸は訓練された者がその技術と意思があれば行う」とされており、無理に行う必要は無いとなっています。
もし、心臓が動いていたり、呼吸しているときに胸骨圧迫してしまったらどうしようと思うかもしれませんが、大丈夫です。
そういうときは「息を吹き返す」そうです。私は残念ながらそういう体験はありません…
AEDの音声をよく聞けば大丈夫
騒然とした現場では落ち着いて対応することは難しいかもしれませんが、AEDからどのようにしたら良いか音声が流れます。
そのため、AEDの音声をよく聞いて、言うとおりにすれば必要な事はできます。
医療関係者が近くにいない場合はAEDの音声を頼りにすれば良いでしょう。
AEDの指示と意識が戻ったとき以外で胸骨圧迫を止めるな!
一番重要なのはここです。
胸骨圧迫はただ押しているだけではありません。倒れた人の心臓の代わりを行っているのです。
胸骨圧迫を止めることは心臓が止まるのと同じです。
絶対に止めてはいけません。
病院内で同じようなことが起こったらどうするのか?私の体験から
友人はジムでトレーニング中の出来事でしたが、病院内でも起こりうることです。
私自身、勤務中に自分の病棟で数回 (1)訪室時に亡くなっていたケースのみで、元々看取り対応していた患者さんは除く。、他病棟での同様の事例で2回(いずれも夜勤中)経験しています。
あらかじめ「心肺停止状態」の対応を家族等に聞いているケース
 私が勤務する病棟は高齢者が多いため、言葉は悪いですが、いつ亡くなるか分かりません。
私が勤務する病棟は高齢者が多いため、言葉は悪いですが、いつ亡くなるか分かりません。
そのため、あらかじめ「心肺停止状態で発見したときの対応」を家族等に聞いておくケースがほとんどです。
対応については基本的に次の二つに分かれます。
蘇生措置拒否(DNR)
基本的に蘇生措置は行いません。
ここで言う蘇生措置は、胸骨圧迫や挿管による人工呼吸、昇圧剤の使用と言った対応となります。
肺炎による抗生剤治療や、経管栄養は含まれません。あくまで心肺停止状態から脱するための対応を行わない対応です。
蘇生措置を行う(フルコード)
フルコードの場合は、あらゆる手段を用いて蘇生措置を行います。
ある程度まで戻ってきたら、設備の整った救急病院へ救急搬送も検討します。
蘇生措置拒否の場合
蘇生措置拒否の場合で、心肺停止状態になった場合は基本的には何もしません。
看取り対応の場合もこちらですね。成り行きに任せることになります。
発見時に心肺停止状態の場合は、家族に連絡し、来院を依頼したり、場合によっては死後の処置をさせていただくことになります。
フルコードの場合や心肺停止状態の対応を聞いていないケースはこんな感じ
フルコードの場合は、蘇生措置を行う事になります。また心肺停止状態の対応を聞いていない(聞けていない)場合も、やはり蘇生措置を行います。
蘇生措置を行う場合は人手が必要と言う理由で、他病棟の応援を仰ぐ場合があります。
その際、私が他病棟へ応援に行ったケースが2回あります。いずれも応援に行った段階ではすでに蘇生措置が開始されていました。その際の記憶を元にどんなことをしたかを書いてみます。
やはり基本は胸骨圧迫、AEDも使う
基本は胸骨圧迫です。そしてAEDも適宜使用します。
AEDは誰でも使えるため、発見者の資格の有無を問わないという点が大きいです。カウンターショックも配備されていますが、医師の判断が必要な事もあるため、使用の機会は少ないです。
蘇生措置に必要な道具を持ってくる
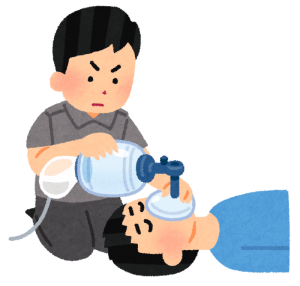 AEDはもちろんですが、病棟には救急カートが用意されています。
AEDはもちろんですが、病棟には救急カートが用意されています。
このカートには次のような物が備え付けられています。
- 蘇生措置に使用する薬剤
- 血管ルート確保に必要な針や道具類
- 気管挿管に必要な期間内チューブや道具類
- 吸引器(充電式)
- 血圧計
- 酸素ボンベと酸素マスク
- そのほか必要と思われる道具類
人工呼吸は専用のバックバルブマスクを使用する
バックバルブマスクは口から肺の換気が行える道具です。適切に使用できていれば確実な換気が行えます。
医師が気管挿管を行った後も使用できます。
点滴による血管ルート確保と昇圧剤等の使用
胸骨圧迫や人工呼吸と並行して、医師の指示で血管ルート確保を行います。
そして、やはり医師の指示で昇圧剤などの薬剤を確保したルートから投与します。
実際助けられるかどうかは…
正直な所、私が応援に行った2件のケースではいずれも患者さんは亡くなりました。
また、心肺停止状態では無かった物の、状態が急変した状態で発見され、救急車で他の救急病院へ搬送中に心肺停止状態に陥り、搬送中に救急隊員が蘇生措置を行った (2)看護師は勤務先以外では原則的に医療処置が行えないため、救急隊員が蘇生措置を行っているのを見ました。 ケースにも立ち会いました。このケースも搬送先の病院で亡くなりました。
病院のため、設備は整ってはいますが、このように助けられないケースはあります。
基本的に蘇生措置は、心肺停止状態に陥った直後に始めるほど、蘇生する可能性が上がります。
日中・夜間共に巡回を行っていますが、常に全ての患者さんを見続けることは物理的に不可能なため、発見時にはすでに心肺停止状態からかなりの時間が経過していた可能性があることもあります。
そのため、早期発見が大切なのですが、状態が安定している患者さんですと心拍モニターなどを付けていないことがほとんどですのでなんとも…
まずは心肺蘇生法を学んでみてはいかがでしょう?
心肺蘇生法は決して難しい物ではありません。
各地の消防本部・消防署では、救命講習を行っています。
また日本赤十字社も、赤十字救急法救急員という資格を作り、講習会を行っています。
まずは座学から学ぶだけでも違うと思います。
総務省消防庁では、「一般市民向け 応急手当WEB講習」と言うページを公開し、様々な応急手当の方法を紹介しています。

このページは、各地の消防本部・消防署が行っている救命講習の座学部分と同じ内容で学ぶことができます。
私自身、職場で行われている心肺蘇生法の研修にはできるだけ参加して技術を磨こうと努力しています。
みなさんもまずはホームページで学んでみてはいかがでしょうか。
References